Бесплодие мужское и женское
или стерильность (от латинского sterilis - бесплодный) - это собирательное понятие, которое отражает неспособность зрелого организма или пары иметь прямое генетическое потомство, т.е констатация того факта, что у данного человека или данной супружеской пары нет детей.Бесплодие может быть связано с пороками развития половой системы, хроническими воспалительными заболеваниями репродуктивной системы одного или обоих супругов, эндокринными нарушениями, тяжелыми общими заболеваниями организма, психоневрологическими расстройствами, травматическим повреждением половых органов. В развитии бесплодия определенную роль играют генные, хромосомные и иммунные факторы, в том числе биологическая несовместимость. Воздействие токсических веществ, радиоактивное облучение, некотороые медикаментозные вещества, алкоголь, курение, прием наркотических препаратов также могут стать причиной бесплодия.
Бесплодие может быть самостоятельным заболеванием (идиопатическое) или проявлением различных заболеваний и повреждений органов и систем.
Бесплодие бывает первичное и вторичное.
Первичное бесплодие характерно для пациентов, у которых в результате регулярной половой жизни без средств предохранения, не возникло ни одного зачатия, а у женщин - беременности.
Срок в один год для диагноза бесплодия определен, исходя из статистических данных. У 30% здоровых супружеских пар беременность наступает в первые три месяца совместной жизни, еще у 60% в течение последующих семи и у оставшихся 10% через 11-12 месяцев.
Вторичное бесплодие характерно для пациентов, имевших в прошлом результативное зачатие и даже детей, но на данный момент неспособных к оплодотворению в силу различных причин, и также при условии регулярной половой жизни без контрацепции больше одного года. К этой группе относятся и женщины, у которых возникает беременность, но ее течение прерывается (привычное невынашивание) или возникает патология несовместимая с дальнейшим развитием плода и рождением ребенка.
Различают абсолютное бесплодие, когда в организме человека имеются необратимые изменения, препятствующие зачатию (отсутствие матки, маточных труб, яичников, некоторые другие аномалии в строении и развитии женских половых органов.). Относительное бесплодие - причины, вызывающие бесплодие могут быть устранены. При современном развитии медицинских технологий понятие "абсолютное бесплодие" стирается, и есть смысл говорить об "абсолютных показаниях" к экстракорпоральному оплодотворению (ЭКО).

Женское бесплодие
Недоразвитие половых органов женщины (инфантилизм), различные аномалии их развития и сопутствующие им различные гормональные нарушения, функциональная недостаточность половых желез, проявляющаяся различными нарушениями менструального цикла. Инфекции, передаваемые половым путём, воспаления, вызывающие анатомические и функциональные изменения половых органов, воспалительные заболевания матки, маточных труб, яичников, шейки матки и влагалища, спаечные процессы в малом тазу. Эндокринная патология (изменение функции щитовидной железы, надпочечников, опухоли яичников), миомы матки, эндометриоз.
Отсутствие или функциональная неполноценность яичников (неправильное развитие - дисгенезия гонад, преждевременная менопауза, синдром истощения яичников, поликистоз яичников)
Гормональная форма бесплодия подразумевает нарушение гормонального механизма, обеспечивающего овуляцию. Разрыв фолликула не происходит, яйцеклетка не выходит из яичника и не попадает ни в трубу, ни в матку. Нарушение так же может вызываться недостаточностью гормонов желтого тела (недостаточность лютеиновой фазы), что приводит к неспособности матки обеспечить развитие беременности.
Овуляция - это процесс выхода созревшей яйцеклетки из яичника в брюшную полость. После этого она живет 24 часа и способна к оплодотворению. Максимальный фолликул накануне овуляции (диаметром от 20 мм) выделяет максимальное количество эстрадиола. Параллельно росту уровня эстрадиола растет слизистая оболочка матки - эндометрий; после овуляции на месте разорвавшегося фолликула образуется желтое тело, которое выделяет гормон прогестерон, который способствует созреванию эндометрия и его подготовке к имплантации зародыша. Оплодотворение возможно только во время овуляции, поэтому перед ней организм перестраивается, чтобы увеличить шансы на оплодотворение.
Пороки развития и дефекты матки - как причина, препятствующая имплантации яйцеклетки.
Анатомические дефекты матки, врожденные или приобретенные, также могут быть причиной бесплодия. В этом случае говорят о маточной форме бесплодия. К врожденным дефектам, которые могут вызывать проблемы с зачатием и вынашиванием относится отсутствие или недоразвитие матки (гипоплазия), удвоение матки, наличие перегородки в ней, седловидная, двурогая и однорогая матка. Аномалии расположения, выраженные перегибы , т.е. изменение угла между шейкой и телом матки. Приобретенные дефекты чаще всего являются результатом внутриматочных вмешательств (рубцовая деформация матки, внутриматочные сращения), это может быть результатом перенесенных ранее абортов. Внутриматочная перегородка характеризуется наличием продольной перегородки, разделяющей матку на две половины. Полная перегородка - перегородка, доходящая до наружного или внутреннего зева, неполная - не доходящая до внутреннего зева. Эндометрий, покрывающий перегородку, считается функционально неполноценным в виду снижения содержания железистого компонента и рецепторов к эстрогенам и прогестерону. Необходимо проведение дифференциального диагноза между двурогой маткой и внутриматочной перегородкой. Внутриматочные синехии снижают вероятность имплантации, их удаляют при гистероскопии.
Эндометриоз
До сих пор не существует однозначного ответа на вопрос, в чем именно заключается причина нарушения репродуктивной функции при эндометриозе. Эндометриоз является причиной бесплодия приблизительно в 30% случаев при наличии этого диагноза. Однозначного мнения относительно природы этого заболевания нет, но с уверенностью можно сказать, что существует зависимость между этим заболеванием и гормональными нарушеними в организме. Также следует иметь ввиду, что наличие эндометриоидной кисты ухудшает реакцию яичников на препараты, но повторные операции - резекции яичников - еще более снижают фолликулярный резерв и ухудшают реакцию яичников.
Миома шейки и тела матки

Связь между миомой матки и бесплодием изучена недостаточно. Накоплены убедительные данные о нарушении процесса имплантации при подслизистом расположении миомы матки вследствие атрофии и нарушения питания эндометрия. Предполагается существование прямой связи между наличием субмукозной (подслизистой) миомы и нарушением процесса имплантации, приводящим к раннему прерыванию беременности. В каждом случае обнаружения миомы матки у пациентки с бесплодием ставится вопрос о необходимости или целесообразности ее оперативного удаления.
Если в ходе подготовки к ЭКО у пациенток обнаружена субмукозная миома матки, необходимо удаление, а также при наличии множественных интерстициальных или субсерозно расположенных миоматозных узлов размерами 3 см и более. Такая необходимость связана с непредсказуемым изменением скорости роста миомы на фоне стимуляции суперовуляции и , так и во время беременности.
После удаления субмукозного узла включение пациентки в программу ЭКО рекомендуется не ранее, чем через 3 месяца. После оперативного вмешательства при узлах другой локализации - через год.
Полипы канала шейки матки, стеноз и извилистость цервикального канала
Если женщина не планирует беременность, то ее может ничего не беспокоить, а о наличии рубцов и деформации она узнает лишь во время очередного гинекологического осмотра. Однако при вынашивании следующей беременности могут возникнуть проблемы — чаще всего, это самопроизвольные аборты (выкидыши) и преждевременные роды.
Инородное тело в матке (чаще внутриматочная спираль - ВМС или ее части)
Хронический эндометрит

Супружеское бесплодие - это отсутствие беременности в течение года, если в паре регулярная половая жизнь с частотой не менее 3 раз за цикл. В 20 случаях из ста у обоих супругов могут быть идеальные показатели детородной функции, а беременность, тем не менее, не наступает, и при этом, если пара распадается, то в новых браках рождаются дети.
По Международной классификации болезней насчитывается около 20 причин женского бесплодия и около 30 - мужского. При этом примерно в 30% случаев бесплодие зависит от проблем женщины, в 30% - от проблем мужчины, а в 30% - от того, что оба не совсем здоровы. А вот 10% супружеских пар, обследующихся по поводу бесплодия, считаются здоровыми, а диагноз звучит как бесплодие неясного происхождения.
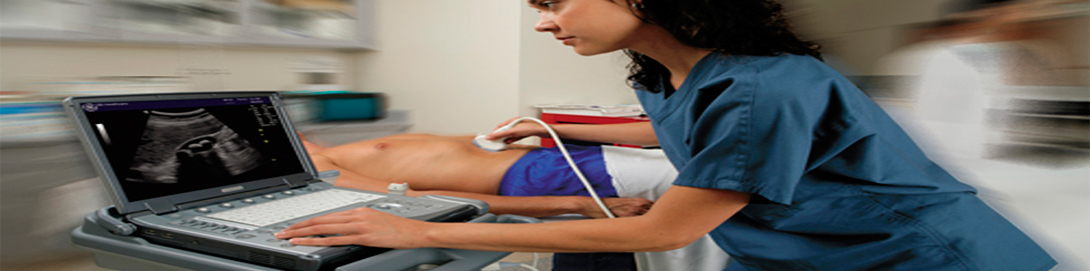
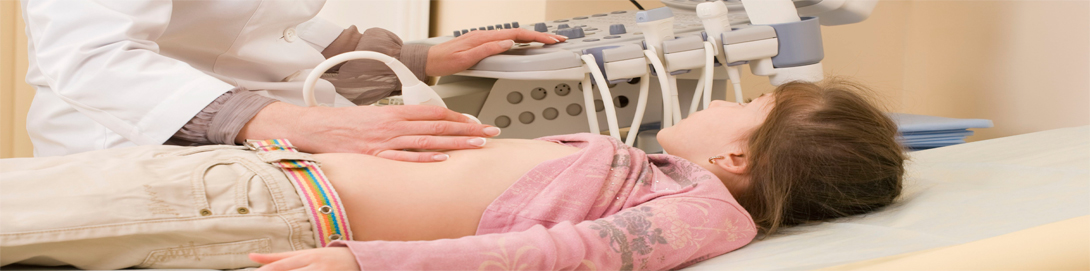
Ультразвуковое исследование (УЗИ). Это очень сложное по техническому обеспечению и очень простое внешне исследование позволяет увидеть воочию множество нарушений строения половых органов. При помощи УЗИ можно выявить врожденные нарушения строения матки и яичников, миому, эндометриоз, полипы цервикального канала, наличие или отсутствие беременности в матке, внематочную беременность, наличие и размеры фолликула и яйцеклетки (это очень важно при проведении программы ЭКО), воспалительные изменения в яичках, варикоцеле, простатит, опухоли половых органов.
ЭКО
(экстракорпоральное оплодотворение) - процедура, при которой у женщины, страдающей нарушениями цикла, имеющей непроходимые трубы или вообще не имеющей труб, оперативным путем берут яйцеклетку и оплодотворяют (спермой мужа или донора - решается отдельно), а затем подросшее плодное яйцо вводят в матку для последующего развития обычной беременности.Даже у женщин с удаленной маткой есть шанс стать матерью. Существует так называемая "программа суррогатного материнства". Если у женщины удалена матка или по медицинским показаниям она не может выносить беременность, ей стоит воспользоваться этой программой. Ее яйцеклетка будет оплодотворена спермой мужа и помещена в матку другой женщины, которая и выносит ребенка, а потом передаст его генетическим родителям. Специалисты называют такую беременность донорской, а саму женщину - суррогатной матерью.
Кроме того, ЭКО - лучший из современных методов лечения мужчин с низким содержанием сперматозоидов в сперме.
Основное значение в отслеживании протекающих процессов придается ультразвуковому исследованию. День за днем врач отслеживает, как увеличивается размер фолликулов и параллельно этому утолщается эндометрий, которому суждено принять оплодотворенную яйцеклетку. Когда достигнуты параметры, которые поэтично называют "окном имплантации" (фолликулы более 15 мм в диаметре, а толщина эндометрия не менее 8 мм), наступает последний этап стимуляции.
Обычно этот момент наступает через 10-14 дней от начала стимуляции. Вводят хорионический гонадотропин (ХГ) для окончательного созревания яйцеклеток. Результат стимуляции считается достигнутым, если размер самого крупного фолликула - 16-20 мм в диаметре, а остальные - больше 14 мм в диаметре. Наиболее крупные фолликулы начинают выпускать наружу яйцеклетки через 36 часов после начала инъекций ХГ.
УЗИ-мониторинг заключается в определении состояния эндометрия, роста доминатного фолликула и определения желтого тела на месте бывшего доминантного фолликула одновременно с изменением характеристик эндометрия. При грамотном подходе (первое УЗИ - максимально близко к дню предполагаемой овуляции, при известной длине цикла - за 16-18 дней до менструации, при неизвестной - начиная с 10 дня цикла) бывает достаточным двухкратное проведение УЗИ за цикл, в крайнем случае - трехкратное, поскольку по размеру доминатного фолликула, определенному на первом исследовании, можно рассчитать приблизительное время овуляции (с учетом средней скорости роста фолликула 2 мм/сутки, диаметр преовуляторного фолликула = 20-24 мм). Подтвердить произошедшую овуляцию измерением уровня прогестерона в фазе расцвета желтого тела очень легко, зная точно день овуляции, т.е. достаточно одного гормонального анализа за цикл, что экономит затраты пациентки. С помощью УЗИ-мониторинга возможно определить признаки неполноценности желтого тела (несоответствие толщины и зрелости (эхогенности) эндометрия наличию желтого тела и толщине эндометрия перед овуляцией). Тонкий (менее 0,9 см) эндометрий во вторую фазу при наличии желтого тела может быть признаком хронического эндометрита, недостаточности желтого тела или отсутствия второго пика эстрадиола, нарушенной рецепцией эндометрия к стероидным гормонам, нарушенного его кровоснабжением, иммуногенетических особенностей эндометрия (синтез факторов роста и др). Уточнить диагноз можно по уровню прогестерона и эстрадиола в середине лютеиновой фазы цикла и данным биопсии эндометрия.
УЗИ-мониторинг оказался более информативен, достоверен и экономичен, чем все остальные методы определения овуляции; при несовпадении данных УЗИ-мониторинга и других методов исход планирования сответствовал именно данным УЗИ (ненаступление беременности при отсутствии овуляции на УЗИ, несмотря на подъем базальной температуры, измеряемой женщиной, во второй фазе (температура может подниматься из-за падения уровня эстрогенов после регресса неовулировавшего фолликула); ненаступление беременности при недостаточной толщине эндометрия во второй фазе, несмотря на подъем базальной температуры и нормальный уровень прогестерона (недостаточная рецепция эндометрия к прогестерону, эстрогенам, недостаточный уровень эстрогенов, хронический эндометрит, нарушение кровоснабжения эндометрия); наступление овуляции, несмотря на недостаточный перепад (или отсутствие перепада) температуры на графике базальной температуры; отсутствие овуляции несмотря на положительные результаты теста на овуляцию; наступление и сохранение беременности, несмотря на "низкую" температуру во второй фазе - 36,8С и даже (единичный случай) - 36,6С!.)
Необходимо также упомянуть психологический аспект УЗИ (при условии объяснения пациентке, что означает полученная картина). При всех остальных методах диагностики, если овуляцию они не показали, пациентка остается в неведении - овуляции нет вообще никогда, и она бесплодна, или овуляции нет в этом цикле и не будет, и не на что надеяться, или овуляции нет еще, но завтра она может быть. При УЗИ-мониторинге можно предсказать предположительный срок наступления овуляции, а не просто заключить, что сегодня ее нет.
Конечно, самыми информативными методами верификации овуляции являются инвазивные: биопсия эндометрия и определение "стигмы" на яичнике во время лапароскопии, но они неприменимы при планировании беременности в этом цикле и тоже определяют овуляцию постфактум. Из всех существующих методов соотношение безопасности, цены и достоверности наиболее оптимально для УЗИ-мониторинга фолликула и эндометрия вагинальным датчиком на качественном аппарате в исполнении квалифицированного специалиста УЗ-диагностики и с интерпретацией квалифицированного врача-гинеколога. Важным условием для правильной интерпретации является личное присутствие лечащего врача во время УЗИ и его собственная оценка полученной картины, основанная на личном сравнительном опыте. Повышение квалификации в интерпретации данных УЗИ специалистов-гинекологов, занимающихся планированием и ведением беременности, совершенно необходимо.
Необходимы исследования органов малого таза будущей мамы методом ультразвука (УЗИ) . Так как патологические изменения (миомы, кисты яичников, эндометриоз и другие) могут мешать наступлению беременности или же сделать ее благополучное завершение невозможным.
От кист и миоматозных узлов тоже желательно избавиться до того, как планируется беременность, так как их значительный рост может помешать успешному завершению беременности.
Особенно важно понимание, что проблема бесплодия не является "женской", усилия женщины по обследованию, консультациям, лечению могут оказаться тщетными и бессмысленными без участия партнера. Только совместные действия в этом направлении наверняка принесут ощутимый и ожидаемый результат.

Мужское бесплодие
секреторное, экскреторное и при нарушениях потенции. Потенция и бесплодие редко бывают связаны, но и то, и другое может находиться в рамках единой болезни.
Основные причины мужского бесплодия, имеющие значение при УЗИ диагностике:
Хронический простатит

Одной из главных причин мужского бесплодия является хронический простатит (до 50-60% случаев) и без его эффективного лечения восстановить плодовитость мужчины практически невозможно. Простатит при бесплодии протекает почти бессимптомно.Диагностика и лечение хронического простатита при мужском бесплодии имеет чрезвычайно большое значение, поэтому именно с этого в первую очередь и должно начинаться решение проблемы бесплодия у каждого пациента.
При хроническом простатите не только уменьшается количество вырабатываемого секрета и тем самым обедняется его состав, но резко изменяются многие параметры семенной плазмы. Секрет простаты приобретает выраженную щелочную реакцию (в норме он имеет слабо щелочную реакцию), становится вязким, изменяется содержимое цинка и других микроэлементов, количество фруктозы (энергетический материал для сперматозоидов) и т.д. Все это отрицательно влияет на активность сперматозоидов и их способность проникать в яйцеклетку.
Воспалительные изменения в яичках и их придатках

Варикоцеле
Крипторхизм или монорхизм - неполное опущение яичек в мошонку
Травмы органов мошонки
Опухоли предстательной железы и мошонки